Nhiễm trùng ối
Nhiễm trùng ối (intra-amniotic infection - IAI) được xác định khi nhiễm trùng 1 trong các yếu tố dịch ối, thai, dây rốn, bánh rau, màng ối, màng đệm.
Nguyên nhân và yếu tố nguy cơ
Section titled Nguyên nhân và yếu tố nguy cơNguyên nhân
Section titled Nguyên nhânDo vi khuẩn gồm vi khuẩn kị khí và hiếu khí, thường do hệ vi khuẩn âm đạo và đường sinh dục dưới đi lên buồng ối.
Có thể gặp khi làm thủ thuật xâm lấn (chọc ối hoặc sinh thiết gai rau, nội soi bào thai) hoặc nhiễm trùng thứ phát từ đường máu (thường là Listeria monocytogenes).
Các tác nhân thường gặp: Ureaplasma urealyticum, vi khuẩn Gram âm, Mycoplasma hominis, Bacteroids bivius, Gardnerella vaginalis, Liên cần khuẩn nhóm B (GBS),..
Yếu tố nguy cơ
Section titled Yếu tố nguy cơỐi vỡ non.
Chuyển dạ kéo dài, ối vỡ lâu, con so.
Các trường hợp ối vỡ được thăm khám âm đạo nhiều lần, nhiễm phân su trong nước ối.
Hở eo tử cung.
Nhiễm khuẩn đường sinh dục như GBS, bệnh lây qua đường tình dục.
Hút thuốc lá, rượu.
Tiền căn nhiễm trùng ối.
Chẩn đoán
Section titled Chẩn đoán
Xử trí
Section titled Xử tríNguyên tắc
Section titled Nguyên tắcSử dụng kháng sinh khi mẹ chẩn đoán số đơn thuần trong chuyển dạ và không tìm được nguyên nhân khác.
Điều trị kháng sinh khi có nghi ngờ hoặc xác định nhiễm trùng ối với 3 nguyên tắc:
- Kháng sinh phổ rộng và sử dụng đường tĩnh mạch chỉ định ngay khi có chẩn đoán.
- Kháng sinh phải có hoạt tính với GBS và E. Coli.
- Điều trị ngay trong quá trình mang thai không chờ sau sinh.
Chấm dứt thai kỳ khi có chẩn đoán nghi ngờ hoặc xác định nhiễm trùng ối, ưu tiên sinh đường âm đạo.
Khởi phát chuyển dạ hoặc can thiệp để rút ngắn thời gian chuyển dạ (từ lúc nghi ngờ hoặc xác định đến lúc sinh không kéo dài quá 12 giờ).
Mổ lấy thai khi có chỉ định. Mổ lấy thai làm tăng nguy cơ nhiễm trùng vết thường, viêm nội mạc tử cung, huyết khối mạch máu,…
Duy trì kháng sinh sau sinh/sau mô đến khi hết sốt ít nhất 24 giờ.
Xác định nhiễm trùng lan rộng bao gồm nhiễm trùng vùng chậu, nhiễm trùng huyết, nhiễm trùng toàn thân,… Khi có nhiễm trùng lan rộng cần điều trị tích cực theo mức độ nhiễm trùng.
Kháng sinh
Section titled Kháng sinhLựa chọn 1
Section titled Lựa chọn 1Chọn 1 trong các kháng sinh sau đây:
- Ampicillin 2 g tiêm tĩnh mạch mỗi 6 giờ + Gentamicin 5mg/kg truyền tĩnh mạch mỗi 24 giờ (sau mổ lấy thai, thêm Clindamycin 900 mg hoặc Metronidazole 500mg truyền tĩnh mạch mỗi 8 giờ), hoặc
- Ampicillin - sulbactam 3 g tiêm tĩnh mạch mỗi 6 giờ, hoặc
- Cefoxitin 2 g tiêm tĩnh mạch mỗi 8 giờ, hoặc
- Cefotetan 2 g tiêm tĩnh mạch mỗi 12 giờ, hoặc
- Mezlocillin 4 g tiêm tĩnh mạch mỗi 6 giờ.
Lựa chọn 2: Nếu dị ứng nhẹ với Penicillin
Section titled Lựa chọn 2: Nếu dị ứng nhẹ với PenicillinCefazolin 2 g tiêm tĩnh mạch mỗi 8 giờ + + Gentamicin 5mg/kg truyền tĩnh mạch mỗi 24 giờ (sau mổ lấy thai, thêm Clindamycin 900 mg hoặc Metronidazole 500mg truyền tĩnh mạch mỗi 8 giờ).
Lựa chọn 3: Nếu dị ứng nặng với Penicillin
Section titled Lựa chọn 3: Nếu dị ứng nặng với PenicillinClindamycin 900 mg truyền tĩnh mạch 8 giờ hoặc Vancomycin 1 g truyền tĩnh mạch mỗi 12 giờ và Gentamicin truyền tĩnh mạch 5 mg/kg truyền tĩnh mạch mỗi 24 giờ.
Nếu không đáp ứng với kháng sinh trên
Section titled Nếu không đáp ứng với kháng sinh trênPiperacillin - Tazobactam 4.5 g truyền tĩnh mạch mỗi 8 giờ, hoặc
Ertapenem 1 g truyền tĩnh mạch mỗi 24 giờ.
Hạ sốt
Section titled Hạ sốtDùng theo chỉ định
Lưu đồ xử trí
Section titled Lưu đồ xử trí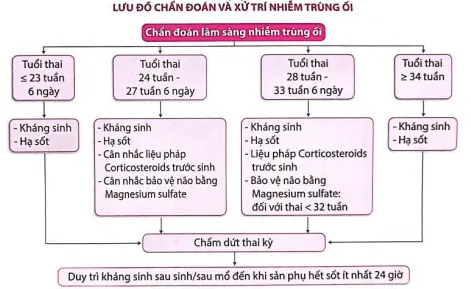
Biến chứng
Section titled Biến chứngLàm tăng nguy cơ chuyển dạ bất thường, tỷ lệ mổ lấy thai, đờ tử cung, băng huyết sau sinh, cần truyền máu.
Nhiễm trùng tại chỗ, tăng nguy cơ viêm nội mạc tử cung, nhiễm khuẩn vùng chậu, nhiễm trùng vết mổ.
Nhiễm khuẩn huyết, rối loạn đông máu, hội chứng suy hô hấp, tử vong.
Cấp: Viêm phổi sơ sinh, viêm màng não, nhiễm khuẩn huyết, tử vong.
Lâu dài: Loạn sản phế quản phổi, bại não.
Nguồn tham khảo
Section titled Nguồn tham khảo- TEAM-BASED LEARNING - Trường Đại học Y Dược Thành phố Hồ Chí Minh 2020.
- PHÁC ĐỒ ĐIỀU TRỊ SẢN PHỤ KHOA 2022 - Bệnh viện Từ Dũ.
made with ❤️ by MedPocket